La rodilla es la articulación más grande del esqueleto humano; en ella se unen 3 huesos: el extremo inferior del fémur, el extremo superior de la tibia y la rótula (aumenta el brazo de palanca del aparato extensor de la rodilla). Constituye una articulación de suma importancia para la marcha y la carrera, que soporta todo el peso del cuerpo en el despegue y la recepción de saltos. 1- 3
Su mecánica articular resulta muy compleja, pues por un lado ha de poseer una gran estabilidad en extensión completa para soportar el peso corporal sobre un área relativamente pequeña; pero al mismo tiempo debe estar dotada de la movilidad necesaria para la marcha y la carrera y para orientar eficazmente al pie en relación con las irregularidades del terreno. 4, 5
Actualmente, además de los trabajos donde se utilizan técnicas de disección en cadáveres y radiografías, se investiga a través de resonancia magnética nuclear, fotografiada en distintos ángulos durante sus movimientos. Su estudio está condicionado por la alta incidencia de traumatismos y enfermedades osteodegenerativas que la afectan
La presente revisión se basa en los aspectos referentes a los movimientos que ejecuta y los factores que los limitan, además de los elementos que contribuyen a su estabilidad.
DESARROLLO
Anatomía de la rodilla
La rodilla se clasifica como biaxial y condílea, en la cual una superficie cóncava se desliza sobre otra convexa alrededor de 2 ejes. Como superficies articulares presenta cóndilos del fémur, superficie rotuliana del fémur, carilla articular de la rótula y meniscos femorales (estructuras cartilaginosas que actúan como cojinetes, amortiguando el choque entre el fémur y la tibia).1, 6, 7 La cápsula articular es grande y laxa, y se une a los meniscos.
Por otro lado, conviene destacar que otros anatomistas sostienen que la articulación de la rodilla está compuesta, desde el punto de vista morfológico, por la yuxtaposición de dos articulaciones secundarias: la femororrotuliana (que es troclear) y la femorotibial (que es condílea con meniscos interpuestos);1, 8, 9 la primera de las cuales constituye una articulación por deslizamiento; protege por delante el conjunto articular y; elevando al mismo tiempo al músculo cuadríceps, permite que las tracciones de este sobre la tibia tengan lugar con un cierto ángulo de inclinación y no en sentido paralelo, pues así aumenta su poder de tracción. 9
Con respecto a la articulación femorotibial puede decirse que el menisco articular la divide en 2 cámaras: la proximal o superior, que corresponde a la articulación femoromeniscal, responsable de los movimientos de flexión y extensión de la pierna; y la distal o inferior, que corresponde a la articulación meniscotibial y permite los movimientos de rotación de la pierna.
La rodilla humana está construida normalmente con un cierto grado de valguismo. Ello significa que estando extendido el miembro inferior, los ejes del fémur y de la tibia no se continúan en línea recta, sino que forman un ángulo obtuso abierto hacia afuera (ángulo femorotibial).1, 6, 7
Este ángulo de divergencia de los 2 huesos que constituyen la articulación mide, como término medio, de 170 a 177º. Conviene distinguir desde el punto de vista de construcción de la rodilla humana, el eje anatómico o diafisario del fémur (línea que une el centro de la escotadura intercondílea con el vértice del trocánter mayor) del llamado eje mecánico o dinámico de este, que es la línea que une el centro de la cabeza femoral con el centro anatómico de la rodilla y el centro de la articulación tibiotarsiana; este último eje representa la línea de apoyo o gravedad de toda la extremidad inferior. En los individuos normales, el eje mecánico o dinámico pasa por el centro de la articulación, o bien un poco por dentro (cóndilo interno), o un poco por fuera (cóndilo externo). No sucede lo mismo en las desviaciones patológicas conocidas como genu valgum y genu varum (ver más adelante). En estos casos, la línea pasa completamente por fuera (genu valgum) o por dentro de la rodilla (genu varum).10, 11
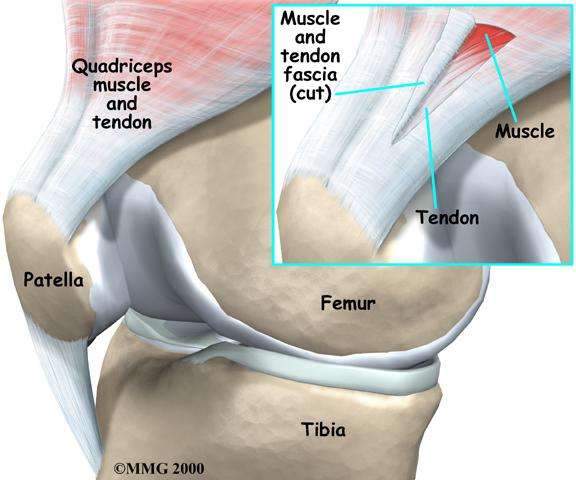
Posee un fuerte aparato ligamentoso, cuyos ligamentos son: colateral tibial o interno y fibular o externo, transverso de la rodilla, meniscofemoral anterior y posterior, así como cruzados anterior y posterior1, 6, 7 (figura).
Figura. Vista anterior de la articulación de la rodilla
1.-Cuadriceps (recto femoral), 2.-Fémur, 3.-Rótula, 4.-Lig. colateral peroneo,
5.-Menisco lateral, 6.-Peroné, 7.-Tibia, 8.-Lig. cruzado posterior, 9.-Lig. colateral tibial
10.-Lig. cruzado anterior, 11.-Lig. Interno Izquierdo roto, 12.-Lig. cruzado anterior roto
Mecánica articular
La articulación de la rodilla puede permanecer estable cuando es sometida rápidamente a cambios de carga durante la actividad, lo cual se conoce como estabilidad dinámica de la rodilla 12, 13 y es el resultado de la integración de la geometría articular, restricciones de los tejidos blandos y cargas aplicadas a la articulación a través de la acción muscular y el punto de apoyo que sostiene el peso.
La arquitectura ósea de la rodilla suministra una pequeña estabilidad a la articulación, debido a la incongruencia de los cóndilos tibiales y femorales; sin embargo, la forma, orientación y propiedades funcionales de los meniscos mejora la congruencia de la articulación y puede suministrar alguna estabilidad, que es mínima considerando los grandes pesos trasmitidos a través de la articulación. 13, 14 La orientación y propiedades materiales de los ligamentos, cápsula y tejidos musculotendinosos de la rodilla contribuyen significativamente a su estabilidad. 15
Los ligamentos de la rodilla guían los segmentos esqueléticos adyacentes durante los movimientos articulares y las restricciones primarias para la traslación de la rodilla durante la carga pasiva. Las restricciones de fibras de cada ligamento varía en dependencia del ángulo de la articulación y el plano en el cual la rodilla es cargada. 14, 16 La estabilidad de la rodilla está asegurada por los ligamentos cruzados anterior y posterior y los colaterales interno (tibial) y externo (peroneo). El ligamento cruzado anterior (LCA) tiene la función de evitar el desplazamiento hacia delante de la tibia respecto al fémur; el cruzado posterior (LCP) evita el desplazamiento hacia detrás de la tibia en relación con el fémur, que a 90º de flexión se verticaliza y tensa y por ello es el responsable del deslizamiento hacia atrás de los cóndilos femorales sobre los platillos tibiales en el momento de la flexión, lo cual proporciona estabilidad en los movimientos de extensión y flexión. 1, 7, 17
Los ligamentos laterales brindan una estabilidad adicional a la rodilla; así, el colateral externo o peroneo (LLE), situado en el exterior de la rodilla, impide que esta se desvíe hacia adentro, mientras que el colateral interno o tibial (LLI) se sitúa en el interior de la articulación, de forma que impide la desviación hacia afuera, y su estabilidad depende prácticamente de los ligamentos y los músculos asociados. 1, 6, 17, 18
Consecuentemente, en la mayoría de los casos hay muchos ligamentos que contribuyen sinergísticamente a la estabilidad dinámica de la rodilla; 4, 8, 11, 13 mientras que los esfuerzos combinados de ligamentos y otros tejidos blandos suministran a la rodilla buena estabilidad en condiciones cuando las cargas aplicadas a la articulación son moderadas, la tensión aplicada a estos tejidos durante alguna actividad agresiva (detener o cambiar con rapidez la dirección en ciertos deportes) suele exceder a su fuerza. Por esta razón se requieren fuerzas estabilizadoras adicionales para mantener la rodilla en una posición donde la tensión en los ligamentos permanezca dentro de un rango seguro. Las fuerzas compresivas de la rodilla, resultantes del soporte del peso del cuerpo y las cargas aplicadas a los segmentos articulares por actividad muscular, suministran estas fuerzas estabilizadoras. 13 - 15
La articulación de la rodilla realiza fundamentalmente movimientos en 2 planos perpendiculares entre sí: flexoextensión en el plano sagital (eje frontal) y rotación interna y externa en el plano frontal (eje vertical).
Para los movimientos debe tenerse en cuenta que el espesor y volumen de un ligamento son directamente proporcionales a su resistencia e inversamente proporcionales a sus posibilidades de distensión. 4, 5
1. Movimientos de flexión y extensión: Se realizan alrededor de un eje frontal, bicondíleo, que pasa los epicóndilos femorales.
La cara posterior de la pierna se aproxima a la cara posterior del muslo en el curso de la flexión, pero sucede lo contrario durante el movimiento de extensión.
A partir de la posición 0º (posición de reposo: cuando el muslo y la pierna se prolongan entre sí en línea recta, formando un ángulo de 180º), la flexión de la pierna alcanza por término medio 130º; pero el límite máximo de la amplitud de ese movimiento no es este, pues tomando el pie con una mano puede ampliarse.
La flexoextensión de la rodilla resulta de la suma de 2 movimientos parciales que ejecutan los cóndilos femorales: un movimiento de rodado, similar al que realizan las ruedas de un vehículo sobre el suelo y un movimiento de deslizamiento de aquellos sobre las cavidades glenoideas; este último de mayor amplitud que el primero.
El movimiento de rotación o rodado tiene lugar en la cámara femoromeniscal; y la fase de deslizamiento, en la meniscotibial. 8, 19
En los movimientos de flexiónextensión, la rótula se desplaza en un plano sagital. A partir de su posición de extensión, retrocede y se desplaza a lo largo de un arco de circunferencia, cuyo centro está situado a nivel de la tuberosidad anterior de la tibia y cuyo radio es igual a la longitud del ligamento rotulando. Al mismo tiempo, se inclina alrededor de 35º sobre sí misma, de tal manera que su cara posterior, que miraba hacia atrás, en la flexión máxima está orientada hacia atrás y abajo; por tanto, experimenta un movimiento de traslación circunferencial con respecto a la tibia. 20
Limitantes de la flexión: a) Distensión de los músculos extensores (cuádriceps crural); b) por la masa de los músculos flexores en el hueco poplíteo; y c) El segmento posterior de los meniscos.
Limitantes de la extensión: a) Distensión de los músculos flexores; b) el segmento anterior de ambos meniscos; c) la distensión de la parte posterior del manguito capsuloligamentoso; d) los 2 ligamentos laterales, que al estar situados por detrás del eje de movimientos, se ponen cada vez más tensos a medida que el movimiento de extensión progresa.
En la fase de postura, la flexión de la rodilla funciona como un amortiguador para ayudar en la aceptación del peso.
La función de los ligamentos cruzados en la limitación de los movimientos angulares de la rodilla varía, según la opinión de los diferentes autores.
2. Movimientos de rotación de la rodilla: Consisten en la libre rotación de la pierna, o sea, en que tanto la tibia como el peroné giran alrededor del eje longitudinal o vertical de la primera, en sentido externo o interno.
La rodilla puede realizar solamente estos movimientos de rotación cuando se encuentra en posición de semiflexión, pues se producen en la cámara distal de la articulación y consisten en un movimiento rotatorio de las tuberosidades de la tibia, por debajo del conjunto meniscos-cóndilos femorales.
En la extensión completa de la articulación, los movimientos de rotación no pueden realizarse porque lo impide la gran tensión que adquieren los ligamentos laterales y cruzados.
La máxima movilidad rotatoria activa de la pierna se consigue con la rodilla en semiflexión de 90º. La rotación externa es siempre más amplia que la interna (4 veces mayor, aproximadamente). 1, 6, 7
En la rotación interna, el fémur gira en rotación externa con respecto a la tibia y arrastra la rótula hacia afuera: el ligamento rotuliano se hace oblicuo hacia abajo y adentro. En la rotación externa sucede lo contrario: el fémur lleva la rótula hacia adentro, de manera que el ligamento rotuliano queda oblicuo hacia abajo y afuera, pero más oblicuo hacia fuera que en posición de rotación indiferente. 21, 22
La capacidad de rotación de la articulación de la rodilla confiere a la marcha humana mayor poder de adaptación a las desigualdades del terreno y, por consiguiente, mayor seguridad. Los movimientos de rotación desempeñan también una función importante en la flexión de las rodillas, cuando se pasa de la posición de pie a la de cuclillas. La capacidad de rotación de la rodilla permite otros muchos movimientos, por ejemplo: cambiar la dirección de la marcha, girar sobre sí mismo, trepar por el tronco de un árbol y tomar objetos entre las plantas de los pies.
Por último, existe una rotación axial llamada "automática", porque va unida a los movimientos de flexoextensión de manera involuntaria e inevitable. Cuando la rodilla se extiende, el pie se mueve en rotación externa; a la inversa, al flexionar la rodilla, la pierna gira en rotación interna. En los movimientos de rotación axial, los desplazamientos de la rótula en relación con la tibia tienen lugar en un plano frontal; en posición de rotación indiferente, la dirección del ligamento rotuliano es ligeramente oblicua hacia abajo y afuera.
Los 2 ligamentos cruzados limitan el movimiento de rotación interna, que aumentan su cruzamiento, y deshacen este último cuando la pierna rota internamente, por lo que no pueden restringir este movimiento de manera alguna. El movimiento de rotación externa es limitado por el ligamento lateral externo, que se tuerce sobre sí mismo, y por el tono del músculo poplíteo.
Al igual que sucede en los movimientos de flexoextensión, los meniscos también se desplazan en el curso de los movimientos rotatorios de la pierna; desplazamientos en los cuales reside la causa de su gran vulnerabilidad.
Las lesiones meniscales solamente se pueden producir, según esto, en el curso de los movimientos articulares, y no cuando la rodilla se encuentra bloqueada en extensión.
Combinaciones incoordinadas de los movimientos de rotación (sobre todo la interna), que hunden el menisco en el ángulo condilotibial, punzándole, con los de flexión y extensión, son causantes de tales lesiones meniscales.
Hay autores 4, 8, 11, 13 que describen otras 2 clases de movimientos en la rodilla:
3. Movimientos de abducción y adducción: Son más conocidos en semiología con el nombre de movimientos de inclinación lateral y corresponden realmente más a un juego mecánico de conjunto, que a una función que posea una utilidad definida. En la posición de extensión, y fuera de todo proceso patológico, son prácticamente inexistentes. Su amplitud es del orden de 2 a 3º y obedecen a uno de los caracteres del cartílago articular, que es el de ser compresible y elástico.
4. Movimientos de la rótula: Generalmente se considera que los movimientos de la rótula no influyen en los de la rodilla. La patela sufre un ascenso en la extensión y desciende en la flexión.
Desplazamientos en la articulación femororrotuliana
El movimiento normal de la rótula sobre el fémur durante la flexión es una traslación vertical a lo largo de la garganta de la tróclea y hasta la escotadura intercondílea. El desplazamiento de la rótula equivale al doble de su longitud (8 cm) y lo efectúa mientras gira en torno a un eje transversal; en efecto, su cara posterior, dirigida directamente hacia atrás en posición de extensión, se orienta hacia arriba cuando la rótula, al final de su recorrido, se aplica en la flexión extrema, debajo de los cóndilos, por lo cual se trata de una traslación circunferencial. 4, 8, 11
Desplazamientos de la rótula sobre la tibia
Es posible imaginarse la rótula incorporada a la tibia para formar un olécranon como en el codo; disposición que al impedir todo movimiento de la rótula en relación con la tibia, limitaría de modo notable su movilidad e inhibiría incluso cualquier movimiento de rotación axial.
La rótula efectúa 2 clases de movimientos con respecto a la tibia, según se considere la flexión-extensión o la rotación axial.
Las fuerzas que actúan sobre la rodilla durante la marcha son: el peso del cuerpo, equilibrado con la fuerza de reacción del suelo y las contracciones de los grupos musculares, que originan un movimiento entre los elementos articulares mediante el desplazamiento de las superficies articulares entre sí, producido por el par de fuerzas generado por el peso del cuerpo y las contracciones musculares. La fuerza resultante que cierra y equilibra al sistema que actúa sobre la articulación, sin producir movimiento, es la fuerza de reacción articular que comprime las superficies articulares entre sí. 23, 24
Durante las actividades del miembro inferior se generan fuerzas en la rodilla: una de ellas en la articulación femororrotuliana y otra en la femorotibial, que a su vez puede descomponerse en un componente en el compartimento medial y otro en el lateral. Dichas fuerzas son las causantes del daño progresivo de las superficies articulares, al ir lesionando la estructura del cartílago con sus componentes de compresión, fundamentalmente, y de cizallamiento; este último se desprecia en los estudios biomecánicos, por ser prácticamente inexistente, debido al bajísimo coeficiente de fricción cartílago-cartílago que obedece, por un lado, a las propiedades viscoelásticas de este y, por otro, a la lubricación proporcionada por el líquido sinovial. 8, 25
La articulación femorotibial (FT) posee un movimiento tridimensional y, por tanto, 3 componentes de giro: angulación varovalgo (plano frontal, eje anteroposterior), rotación (plano transversal, eje vertical) y flexoextensión (plano sagital, eje transversal). También tiene 3 componentes de desplazamiento: mediolateral, anteroposterior y compresión-separación, de los cuales solo es trascendente el segundo en un mecanismo combinado con el rodamiento de los cóndilos femorales sobre la tibia, guiado por el ligamento cruzado posterior, que predomina en los primeros grados de flexión y el desplazamiento al final de esta. El desplazamiento mediolateral resulta mínimo, atribuible a la congruencia articular proporcionada por los meniscos y las partes blandas (ligamentos y contracción muscular).
El movimiento de rotación suele ser generalmente automático e involuntario y de un orden de magnitud poco importante (nulo en extensión completa, con máximo de 10 a 90° de flexión); así pues, el movimiento principal es el de flexoextensión. 19, 21
Conviene señalar que el grado de flexión de la rodilla en un ciclo de marcha, varía a lo largo de dicho ciclo, pero nunca logrará estar completamente extendida. Este movimiento de flexoextensión funciona como un helicoide y no como una bisagra simple, pues existe una combinación de flexoextensión con rotaciones, debida a la mayor dimensión proximodistal del cóndilo medial respecto al lateral. 8
Asimismo, para el movimiento de flexión, el deslizamiento anteroposterior femorotibial aumenta la potencia del aparato extensor hasta en 30 %, al obtener un momento mecánico más favorable.
Por el mecanismo de rotación automática descrito anteriormente sucede el fenómeno conocido como autoatornillamiento, que produce el bloqueo femorotibial en extensión completa y aumenta la estabilidad articular, entre otras situaciones, en el instante del apoyo del talón en la marcha. Dicho mecanismo tiene lugar mediante la rotación externa progresiva, con la extensión de la rodilla en fase de balanceo, y provoca el bloqueo progresivo en los últimos 15° de extensión. 22, 25
El centro instantáneo de rotación de la articulación FT para la flexoextensión se encuentra, en condiciones normales, en el fémur, aproximadamente en la inserción de los ligamentos colaterales en la perpendicular al punto de contacto y va desplazándose dorsalmente con la flexión, en una línea curva suave de concavidad craneal; tal desplazamiento es explicable, entre otros factores, por el deslizamiento femoral sobre la tibia durante la flexión. A causa de esta variación, los diferentes grupos musculares van variando su momento en un sentido que favorece su funcionalismo.